감전으로 심정지된 소아환자 소생 1례
A Case of Resuscitation of an Electrocuted Child by a 119 Paramedic
Article information
Abstract
요 약
본 연구의 목적은 소아에서 감전으로 인한 심정지 사례를 통하여 소아 감전에 대한 예방을 더 잘 하고자 하는데 있다. 소아기는 전기 손상의 위험성이 높은 환자군 중 하나이며, 본 증례에서도 2살의 소아가 가정 콘센트에 젓가락을 삽입하여 감전사고 된 상황이다. 이 사례는 119구급대에 의해 전문심폐소생술이 적절하게 이루어져 병원 전 자발순환회복(Return of spontaneous circulation, ROSC)된 사례이다. 국내에서 소아의 감전사고 소생 성공사례가 매우 드물며, 119구급대원의 적절한 소생술로 자발순환회복되어 퇴원한 1례를 문헌고찰과 함께 보고하는 바이다.
Trans Abstract
ABSTRACT
The purpose of this study was to prevent electric shock to children. children are at high risk of electrocution by accidents. In the present case, a 2-year-old child was electrocuted after inserting metal chopsticks into a home outlet. In this case, professional advanced cardiac life support (ACLS) was properly performed by a 119 paramedic, resulting in the return of spontaneous circulation (ROSC) in the child. There are very few successful cases of resuscitation of patients involved in electric shock accidents in Korea, and we report a case of ROSC and discharge and proper resuscitation by a 119 paramedic.
1. 서 론
1.1 연구의 필요성
전기적 손상의 성상과 정도를 결정하는 요소로는 전달된 에너지 양, 전압, 전류에 대한 저항, 전류의 종류, 감전원에 대한 접촉시간, 전류의 통로가 있다. 감전환자는 다양한 범위의 손상을 받을 수 있는데, 저전압 전류로 인한 일시적인 불쾌한 감각에서부터 고전압이나 높은 전류로 인한 심정지에 이르기까지 다양하다(1,2).
감전 사고가 심혈관계에 미치는 영향으로는 심근경색, 좌심실부전, 판막파열, 심장파열과 부정맥 등으로 알려져 있으며, 이전의 연구에서 부정맥으로는 조기심실박동, 심실빈맥, 심실세동, 심방빈맥, 심방세동, 각 차단이나 완전방실차단이 일어날 수 있다고 보고되었다(3).
일반적으로 전압이 높을수록 위험하지만, 전압이 높다고 하더라도 전류가 낮으면 감전으로 인한 손상은 상대적으로 적다. 전압이 같으면 직류보다 교류가 더 위험한데, 교류와 접촉하면 주파수만큼 반복적인 경련성 근육수축이 발생하여 전기접촉면으로부터 접촉부위를 떼어낼 수 없으므로 오랜 시간 동안 감전된다. 교류에 감전되면 반복적인 전류의 흐름으로 인하여 심장의 상대적인 불응기에 강한 전기가 흐르게 될 가능성이 높아진다. 따라서 교류감전은 직류감전보다 R-on-T 현상으로 심실세동이 발생할 가능성이 높다(1,2).
매년 미국에서 약 3만 건의 전기손상이 발생하며 1000명의 사망자가 발생한다. 대다수는 작업 중에 발생이며, 약 20%는 어린이들이다(4,5). 국내에서도 대다수는 가장 많은 작업을 하는 30∼50 대에 발생하며, 전기 손상환자는 줄어드는 양상이지만 1∼5세 소아도 많이 발생한다(6). 소아의 감전손상은 대부분 가정에서 일어나며, 소아 전기 화상의 주요 원인은 아이가 저전압(Low voltage) 전깃줄을 입으로 물거나, 전기 소켓에 다른 물체를 집어넣거나 만지는 것 등으로 전깃줄과 접촉할 때 발생한다(7-9).
국내에서 2005년부터 2009년 12월까지 병원에 입원 한 급성 소아 화상 환자(15세 미만) 1,472명의 남아와 1,323명의 여아를 대상으로 진행한 연구에서 화상 환자의 가장 많은 연령대는 1-2세(1,463명, 52.3%)였고, 그 중 전기 화상은 76.2%로 나타났다(10).
국외에서는 소아 감전을 보고한 사례들이 있지만 국내에서는 아직 병원 전 소아 감전사고로 인한 소생 사례가 매우 드물다. 이에 사고 현장에서 2번의 제세동과 전문소생술 수행으로 자발순환회복(Return of spontaneous circulation, ROSC)되고 의식이 회복된 증례를 문헌고찰과 함께 보고하고자 한다.
2. 증 례
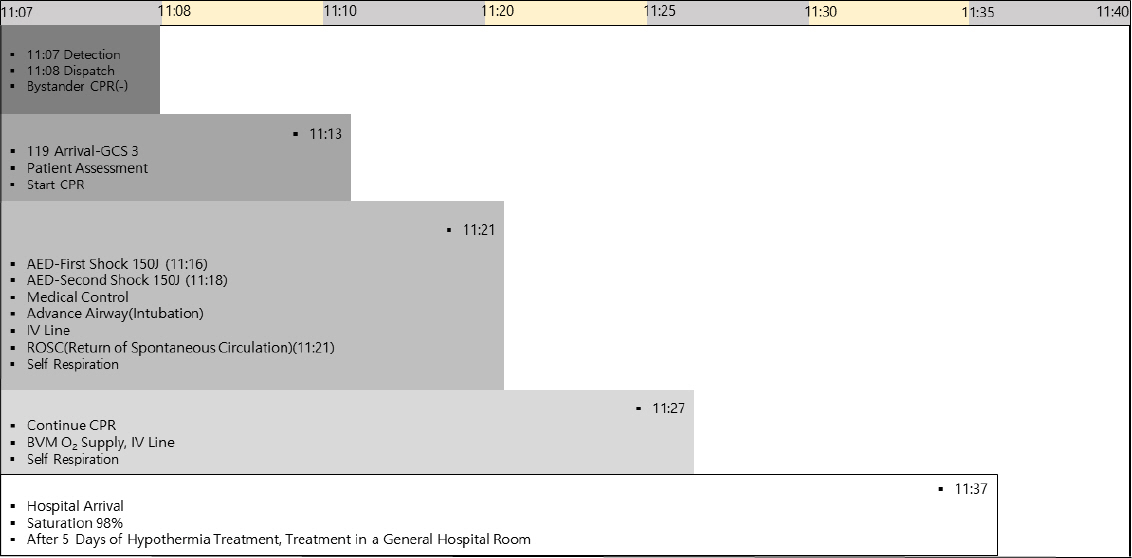
일요일 아침 11시 07분에 ‘2세 된 아이가 전기에 감전되어 숨을 쉬지 않는다’는 신고를 받고, 119구급대가 사고현장으로 출동하였다. 이동 중 환아가 감전되어 숨을 쉬지 않으니, 빠른 출동을 요청하는 무전이 119종합상황실로 부터 재발신 되었고 현장과의 119안전센터 거리는 1 km, 약 3 min 정도가 소요되었다.
119구급대가 현장도착(11 : 11)시 거실에는 혼란과 불안으로 인한 패닉 상태로 서 있던 조부모(80대)와 거실에 의식을 잃고 쓰러진 환아가 있었고, 환아의 옆에는 쇠로 된 젓가락이 놓여 있었다. 당시 조부모에 의하면 “잠시 한 눈을 판 사이에 아이가 혼자 놀다가 전기 콘센트에 쇠 젓가락을 넣어 감전되었다”고 하였다 그 외, 다른 현장위험 요소는 발견되지 않았다.
환아(2세 / F)의 상태는 무반응(Unresponse), 호흡ㆍ맥박 없음, 동공 산대, 안면과 입술에 청색증이 관찰되고, 글라스고우혼수계수(Glasgow coma scale, GCS) 3점으로 평가되었다(11 : 13). 환아의 양측 손가락 끝에는 전기 화상으로 인한 손상 흔적이 명확하게 관찰되었다.
현장을 목격한 조부모가 사고 당시 정신적인 충격에 휩싸여 현장에서 즉각적인 심폐소생술은 이루어지지 않았으며, 자동제세동기(Automatic external defibrillator, AED)도 사용되지 못했다. 이에 선임 1급 응급구조사는 도착 즉시 심폐소생술을 15 : 2로 실시하면서 자동제세동기(AED)의 패드를 환아 가슴에 부착 후 심전도를 확인한 결과, 심실세동(Ventricular fibrillation)이 관찰되었다(Figure 1). AED를 활용한 150 J로 첫 전기적 충격(1 shock)을 주고(11 : 16), 다시 2 min간 흉부압박을 시작하였으며, 다시 심전도 확인 결과 심실세동(Figure 2)이 지속되어 두 번째 전기적 충격(11 : 18)이 실시되었다(Figure 3).

Rhythm was a patient’s initial ventricular fibrillation (VF) rhythm that was seen with monitor mode of automated external defibrillator.
심폐소생술(Cardiopulmonary resuscitation, CPR) 시작 3 min 뒤 대응전문구급대가 도착해 팀CPR이 시작되었다(11:16). 정맥로 확보는 정중주정맥(Median cubital vein)에 생리식염수 500 ml를 연결해 확보하고, 전문기도유지는 기관내삽관(ET intubation)을 수행하였다. 백-밸브 마스크에 산소 저장백을 이용하여 100% 산소 공급이 되었으며, 2인 소아 CPR이 진행되었다.
현장에서 총 14 min간 전문심폐소생술을 수행하였다. 이 후 현장에서 자발순환회복(ROSC)되었고, 가까운 응급의료센터인 J병원으로 이송 되었다(Figure 4). 이송 중 환아에게는 지속적인 모니터링 및 환자 재평가가 실시 되었고, 상태는 안정화 되고 있었다. 이송 중 구급차(11 : 27)에서 환아의 호흡은 정상으로 돌아왔으며, 산소포화도는 98%로 확인되었다. 병원 도착 후 지역응급의료기관에서 권역응급의료기관으로 재이송되었고, 목표체온치료(Target temperature management, TTM) 후 뇌기능수행범주(Cerebral performance category, CPC) 1점으로 정상퇴원 하였다.

Return of spontaneous circulation (ROSC) rhythm following the third electric shock and showing atrial fibrillation (AT).
119소방종합상황실 신고에서부터 4분 만에 전문구급대에 의한 흉부압박이 시작되었으며, 두 구급대의 팀 CPR에 의해 자발순환회복(ROSC)이 될 수 있었다. 정맥로 확보 및 기관내삽관을 포함한 전문심장소생술을 실시하였고, 흉부압박중단(Hand off time)은 최소화되었다. 119구급대의 요청에서부터 도착, 심폐소생술 자동제세동기 적용 및 응급의료기관 내원까지 시간차를 보면 다음과 같다(Table 1).
3. 고 찰
우리나라에서는 220 V가정용 전기를 사용하고 있다. 저전압은 고전압보다 덜 위험하지만 전기 손상의 40∼60%, 감전사 50%가 저전압에서 발생하고 있다. 저전압 사고는 고전압 사고보다 자주 발생하고, 전류가 피부를 통과하며 전류의 강도가 감소되고 열에너지로 바뀌어 주위 조직에 손상을 입히게 된다. 저전압 교류는 심실세동을 일으키기 쉬우며, 전기에 의한 심정지 환자에서 가장 흔한 부정맥은 심실세동이다(2). 이외 여러 가지의 심율동 장애를 일으킬 수 있다. 전기에 의한 부정맥은 고전압에 의한 손상 환자의 20∼30%에서 볼 수 있는데, 가장 흔한 심율동 장애는 동성 빈맥이며 심방 조기수축, 심실 조기수축, 심실상성 빈맥, 심방세동과 1도, 2도 방실차단 등이 나타날 수 있다(9).
전류의 유형은 한 방향으로 연속 전달되는 방식인 직류와 전류의 방향이 주기적으로 반전하는 방식인 교류가 있다. 직류와 교류에 따라 전기 노출되는 시간에 영향을 주게 된다. 가정용 교류의 진동수는 대부분 60 Herz (Hz)이다. 60 Hz의 가정용 교류는 골격근에 같은 진동 반응을 일으킬 수 있으며 10 mA에서 일어나는 강직(Tetany)을 일으켜, 교류에 감전을 당하는 환자에서는 수축근에 과다한 힘을 받아 쓰러지게 된다(2,9). 전기손상의 대부분은 교류에 의한 것이고 심장과 호흡기관이 교류에 더 예민하게 반응하기 때문에 일반적으로 교류가 직류보다 더 위험하다(12). Yoo 등(13) 사례 보고에서는 교류 220 V 콘센트에 연결된 TV를 고치던 중 전원부 전선의 피복을 입으로 물어서 벗기다가 발생한 환자로 구강을 통해 심장을 관통하고 왼손으로 주행하여 심방세동을 일으켰을 것으로 보고되었다. Lee 등(14) 연구에서도 전선 두 가닥을 양손에 쥐고 있다가 220 V의 가정용 교류 전기에 감전되어 가역적으로 진행된 2도 방실전도차단(Advanced second degree atrioventricular block)이 진단되었다. 신체를 통하는 전류 방향이 신체 손상 부위에 영향을 미치는데, 신체를 수직 방향으로 통과하는 전류는 수평으로 통과하는 전류보다 심장에 대한 손상과 호흡정지를 일으킬 가능성이 더 증가한다. 또 흉강을 통과하는 전류(예, 손에서 손으로 통과)는 수직으로(예, 손에서 발로 통과) 또는 두 다리(예, 발에서 발로 통과)를 통과하는 전류보다 치명적이다(15). 본 증례에서도 환아는 가정용 220 V 교류였으며 전류 방향은 심장을 관통하는 방향(손에서 손으로)으로 흉강을 통과하여 전기에 의한 가장 흔한 부정맥인 심실세동이 발생하였다.
전기 손상의 위험성이 높은 환자군으로는 첫째, 가정에서 전기 소켓과 전선에 의해 손상을 받은 유아기로 약 20%를 차지한다. 둘째, 위험한 행동을 하고, 고압 전선과 자동차 충돌에 의해 손상 받는 사춘기로 약 25%를 차지한다. 셋째, 생업상 전기를 다루는 업종에서 발생하는 손상으로 약 25%를 차지한다(2). Ho 등(16)의 연구에서는 전기 화상환자가 8.2%을 차지하였고 감전 장소로는 가정 내에서 감전 92.3%, 플러그 73.8%, 플러그에 젓가락 등 이물질을 삽입한 경우가 69.2%, 접촉화상 98.5%이며 화상의 범위는 96.9%가 9% 이하의 작은 화상을 입었다. 남자 68.5%, 평균연령 3.3 ± 2.6세로 0∼2.9세 70%로 가장 많이 조사되었다. 심전도 이상은 3.8%가 이상 소견을 보였다. 비 특이성 ST분절 변화와 동성 부정맥 그리고 동성 서맥이 관찰되었고, Kwon 등(17)의 연구에서도 1세∼5세 환아가 84.1%, 저전압 화상이 92.7%, 원인으로는 금속 젓가락을 손에 쥐고 전기콘센트에 꽂아 화상을 입은 경우가 61%이였으며 93.9%가 5% 이하의 화상을 입었다. 확인 가능한 심전도 소견으로는 심방빈맥 44.4%, QT 간격 연장이 5명(9.3%), 우측 편위 6명(11.1%)로 조사되었다(16,17). Cho 등(10)의 연구에서도 1-2세에서 가장 많은 52.3% 손상을 입었고 화상부위로는 동시에 화상을 입거(59.2%)나 손(15%)이 다음으로 높았다. 화상범위로는 20%미만이 97.2%, 재원기간은 전기화상이 31일로 가장 길었으며 수술률(76.2%)도 가장 높았다. 이는 본 증례에서도 집 안, 플러그에 젓가락 이물질을 삽입하여 발생하였고 화상의 범위는 5% 이하였으며 나이는 2세로 가장 많은 범위에 속하였다. 소아의 전기 손상에서는 흔하지 않았던 심장을 통하는 심실세동으로 가장 위급한 현장이었음을 예측할 수 있었고, 이는 우리나라의 식사문화에서 나오는 쇠 젓가락 사용과 소아 발달 과정의 호기심으로 인한 전기 플러그에 이물질 삽입으로 소아가 감전 당한 것이다. 이러한 사고는 예방 가능하며, 보호자의 부주의와 무관심이 사고의 가장 큰 원인으로 부모의 지속적인 보호가 필요하다. 이에 따라 영유아 부모대상으로 예방교육이 필요하며, 전기콘센트는 안전덮개를 씌우도록 하며, 전기 코드는 어린이 손에 닿지 않게 해야 할 것이다.
KACPR 자료에 의하면 병원 밖 심정지 환자 중 94%에서 목격자가 있는 반면에 목격자에 의한 심폐소생술률은 10.6%에 불과하였다(9,18). 이 증례에서도 보호자에 의한 신속한 인지로 119종합상황실에 신고는 되었으나 목격자에 의한 심폐소생술이 이루어지지 않았다. 생존률의 결정은 심폐소생술 시행여부, 심정지 후 심폐소생술 시행까지의 소요시간, 심정지 후 제세동까지의 소요시간이다(18,19). 심폐소생술이 시도된 병원 전 심정지 환자의 약 50%만이 ROSC (자발순환회복)되었고, 순환이 회복되더라도 50%는 뇌사나 이차적으로 합병되는 질병으로 사망하게 된다. 결국, 심폐소생술이 시도된 병원 전 심정지 환자의 20%만이 생존하여 퇴원하게 되고, 10∼40%는 영구적인 뇌손상을 입게 되어, 병원 전 단계의 심폐소생술이 매우 중요함을 강조하고 있다. 이에 더 많은 심폐소생술 교육으로 목격자에 의한 심폐소생술과 119종합상황실 전화상담원의 목격초기에 심폐소생술을 지시하는 부분을 더 강조해야할 것이다(20,21).
미국심장협회 2015 심폐소생술 가이드라인(AHA guideline)에서 병원 전 심정지(Out-of-hospital cardiac arrest, OHCA)는 심정지 상태 인지 및 응급의료체계 가동–올바른 심폐소생술 즉시 실행–신속한 제세동–기본 및 전문 응급의료서비스–전문소생술 및 심정지 후 처치로 제시하고 있다(18). 본 증례에서도 2015 공용 심폐소생술 가이드라인 및 응급구조사 현장업무지침에 따라 올바른 영아 심폐소생술이 15 : 2(흉부압박대 인공호흡)로 이루어진 후 정중주와정맥(Median cubital vein)에 정맥로를 확보하여 N/S 500 ml와 기관내삽관을 실시하였다.
심정지 환자에게 적절한 전문소생술이 이루어지려면 최소 3명의 기본소생술팀이 현장에 도착하여 기본소생술과 제세동을 시행하는 동안, 2명(1급 응급구조사)의 숙련된 전문소생술팀이 도착하여 조기에 투약, 심전도 감시 등의 전문소생술이 이루어져야 한다고 보고되었다(22). Yun 등(20)과 Lee(23)의 연구에서 사고 현장에서 영아에게 제세동기 사용의 중요성을 확인할 수 있고, 심실세동은 혈액순환이 이루어지지 못하며, 이러한 세동(Fibrillation)은 15-20 min만 지속된다고 하였다. Lee(23)의 연구에서도 병원 전 단계에서 119구급대원의 전문응급처치(ACLS)가 얼마나 중요한지를 알 수 있었다.
4. 결 론
본 증례는 2살의 소아가 가정 콘센트에 쇠 젓가락을 삽입하여 감전사고 된 상황이며, 119구급대에 의해 신속하고 적절하게 전문심폐소생술이 이루어져 자발순환회복(Return of spontaneous circulation, ROSC)되었던 사례이다. 국내에서 소아의 감전사고 소생 성공사례의 보고가 매우 드물며, 일반적으로 몇 가지 차이가 있다. 병원 전 소아 심정지로 심폐소생술을 시행한 환자 중 자발순환회복(ROSC) 된 1명이며, 21개월 된 어린 환자 아이다. 구급현장에서 이송 전 2팀의 119구급대원이 전문심폐소생술을 실시하여 심장박동이 회복된 사례, 건강했던 소아가 가정에서 발생한 감전사고의 사례이다.
병원전 단계에서는 소아의 감전사고를 예방하기 위해서는 가정에서 사용하는 전기 콘센트 주의 및 안전조치를 할 필요가 있다. 결론적으로 병원 전 소아의 전기화상에서 호흡이나 순환이 없다면 즉시 응급의료시스템을 활성화하고, 즉각적인 심폐소생술 및 자동심장충격기(AED)를 사용해서 소생의 고리를 유지하여야 한다. 초기 심전도 리듬이 무수축이거나 심실세동(VF)에 대비하여 현장에 신속하고 적절한 응급처치를 할 수 있도록 필요한 구급장비와 지침을 유지하도록 하여야 하며, 목격자에 의한 심폐소생술 교육을 지속적으로 강조해야 할 것이다. 이러한 증례를 통하여 병원 전 환자의 생존율 향상과 환자의 후유증 및 치료기간이 감소할 수 있도록 심도 있는 연구가 필요하다고 생각된다.